Alergia a las vacunas contra la covid-19, ¿hay que preocuparse?
En los últimos días han circulado en los medios noticias sobre reacciones alérgicas a las vacunas contra el coronavirus. Un tema que ha comenzado a preocupar a la gente. ¿Por qué pasa? ¿Con qué frecuencia sucede? ¿Son seguras las vacunas contra la covid-19?

El 8 de diciembre, mismo día en que Margaret Keenan, una mujer de 90 años, recibió la primera dosis del medicamento de Pfizer, aparecieron dos casos de alergias graves a la vacuna de covid-19. Dos trabajadores de la salud ingleses presentaron una reacción anafiláctica que llevó a las autoridades sanitarias a decidir que quienes tuvieran un historial de anafilaxia, no recibirían el biológico hasta nuevo aviso.
Desde ese momento se han empezado a conocer más episodios causados por las vacunas de Moderna y Pfizer contra el SARS-CoV-2. Y el tema ha causado preocupación y temor entre la población mundial. Pero antes de entrar en pánico, satanizar las vacunas de estas compañías y caer en teorías conspirativas, cabe recordar que los casos de reacciones alérgicas son pocos frente a las 16 millones de dosis aplicadas hasta el momento en todo el mundo.
Es importante recordar que toda vacuna suministrada puede generar una reacción adversa, ya sea por respuestas inducidas por la inoculación, por defectos de la vacuna o por fallas en el proceso de vacunación. Dentro de esas reacciones adversas se encuentran las reacciones alérgicas que pueden ser graves (anafilactoide) o leves (pseudo-anafiláctica). Estas son inesperadas y no le ocurren a todo el mundo. Aunque rara, la anafilaxia a una vacuna causa cuadros sintomáticos que necesitan hospitalización o que, excepcionalmente, conducen a la muerte.
“Todas las vacunas disponibles en los esquemas de vacunación para la población infantil y de refuerzo en los adultos pueden generar reacciones alérgicas leves y graves”, explica el coordinador de epidemiología de la Universidad del Rosario, Carlos Trillos. Las reacciones a las vacunas se deben a uno o varios componentes y no a todo el biológico. Por ejemplo, un número reducidísimo de personas alérgicas al huevo podrían serlo a la triple viral porque esta contiene una proteína encontrada en el huevo. Otras vacunas que suelen desencadenar alergias son la de la fiebre amarilla, la de la rabia y la de la viruela.
Para Gustavo Gámez, doctor en biología molecular y profesor de la Universidad de Antioquia, es apenas normal que aparezcan alergias en los procesos de vacunación, cuando la especie humana es tan diversa y cada medicamento actúa diferente sobre cada persona.

No obstante, los episodios de anafilaxia por una vacuna son extremadamente raros. Un estudio publicado en The Journal of Allergy and Clinical Immunology, encontró que una persona de un millón sufre una reacción, aproximadamente.
Vías respiratorias obstruidas por congestión nasal, tos, urticaria, palpitaciones, taquicardia o síncope son algunas de las reacciones alérgicas que pueden presentarse casi inmediatamente después de que vacunan a la persona. Por esa razón, el inmunólogo John González, coordinador del laboratorio de Ciencias Básicas Médicas de la Universidad de los Andes, sugiere al paciente quedarse entre 15 y 20 minutos en el lugar donde recibió la dosis para que en el caso de presentar una reacción grave, puedan atenderlo de inmediato y aplicarle los antihistamínicos.

A diferencia de lo que pasa con otras vacunas, sobre las que se tiene claridad de los elementos que causan las alergias debido a su existencia y aplicación durante años, los investigadores todavía buscan una explicación a las reacciones anafilácticas causadas por la vacuna contra la covid-19 en países como México, Israel, Reino Unido y Estados Unidos. Algunos sugieren, aun sin suficiente sustento, que el causante sería el polietilenglicol (PEG), ingrediente nunca antes usado en una vacuna, pero sí en productos cotidianos como el shampoo, la crema de dientes y los laxantes.
Vale decir que las vacunas de Pfizer y Moderna (las que han provocado los pocos episodios de anafilaxia conocidos) no son las únicas que habrá en el mercado. Progresivamente se irán aprobando las que desarrollan los laboratorios de todo el mundo con distintas tecnologías, por lo que quienes tienen historial de anafilaxia tendrán otras opciones en el futuro, explica el doctor González, quien afirma que es imposible “imaginar un mundo como el nuestro sin vacunas” y que es más peligroso el miedo a ellas que la inoculación.

Si bien algunos organismos sanitarios recomiendan que las personas con amplios historiales anafilácticos se abstengan de aplicarse la vacuna de Pfizer y Moderna, instituciones como Allergy UK, que da información y apoyo a quienes viven con enfermedades alérgicas en Reino Unido, aclaran que los pacientes que hayan presentado reacciones alérgicas leves a la vacuna de la gripe y otras drogas sí podrían ponérsela, al no estar contraindicada en esos casos.
La población alérgica a los ácaros, a las picadas de abejas, al huevo, a la gelatina y al pescado, según la información que se conoce en la actualidad, podrán obtener la vacuna de Pfizer, así como los pacientes asmáticos, que como lo explica Allergy UK, tampoco deberían tener ningún problema al recibir la dosis.
Por otro lado, quienes son alérgicos al látex pueden recibir la vacuna de Pfizer porque no contiene ese material y tampoco se usa en las materias primas utilizadas para producir el producto. Sin embargo, es importante que los pacientes informen sobre su alergia al látex para que puedan garantizarles que no utilizarán ningún elemento que lo contenga durante el tratamiento.

Según los Centros para el control y la prevención de enfermedades (CDC) de Estados Unidos, una de cada 100.000 personas inoculadas por las vacunas de Pfizer y Moderna sufre de un episodio anafiláctico. Un porcentaje alto que se debe, según los científicos, a que estas vacunas fueron creadas bajo un esquema de emergencia que acortó las fases de su desarrollo y por lo tanto las instituciones sanitarias y la comunidad científica prestan una mayor vigilancia a los efectos de la vacuna.
Preguntas sobre alergias y vacunas

Gustavo Gámez
Doctor en biología molecular, profesor de la Universidad de Antioquia
— ¿Es raro que haya reacciones alérgicas a las vacunas?
“Eso es como cuando comes camarones, el que está compartiendo el coctel de camarones contigo es alérgico y tú no. Eso es una interacción entre ese componente y lo que tú eres en tu constitución genética. Algunas personas tendrán esa información de interacción desventajosa y que de un momento a otro le genere una reacción, pero eso no quiere decir que a todos les suceda lo mismo”.
— ¿Debería preocuparnos?
“Cuando tienes la posibilidad de una vacuna como esta, de la cual todo el mundo está a la expectativa y todos esperan, cuando llega la vacuna lo primero que vemos es esto. Pero es natural, porque somos tan diversos genéticamente, que puede ocurrir que haya problemas como esos o efectos secundarios, reacciones alérgicas, todo lo demás. Eso no quiere decir que se trate de un asunto generalizado.
Si esto solo sucede en unos cuántos, hay que ver qué es lo que hay en su organismo, que no está en todos, que hace que presenten una reacción adversa.
Depende más de una situación genética particular que generalizada, hay que seguir aplicando la vacuna sin ignorar lo que ha sucedido”.
— ¿Otras vacunas han presentado reacciones alérgicas?
“Claro, eso es inherente a lo que sucede en los procesos de vacunación. Eso normalmente ha sucedido en todos los picos de biológicos, incluso en los medicamentos también.
En medicamentos y vacunas aprobadas también, lo pueden generar posterior y en diferentes contextos, por ejemplo, en las vacunas de neumococo que se aplican en Colombia y que fueron creadas con estudios en Europa y EEUU, en contextos normales, y tratando de evitar eso, fue una de las razones por las cuales las vacunas contra el coronavirus tuvieron estudios a nivel mundial, en Brasil, Argentina, Asia, Europa, etc. Para tratar de evitar ese sesgo que tuviese de la información genética de las poblaciones. Los asiáticos, los afrocolombianos, blancos, mestizos. Eso había que mirarlo y por eso se hicieron así los estudios de fase 3″.

Carlos Trillos
Coordinador de epidemiología de la Universidad del Rosario
— ¿Las vacunas suelen generar reacciones alérgicas?
“Todas las vacunas disponibles en los esquemas de vacunación para la población infantil y de refuerzo en los adultos, pueden generar reacciones alérgicas leves y graves. Estas últimas como las reacciones anafilácticas descritas para las vacunas COVID-19 de Pfizer-BioNTech y Moderna. Igualmente, sucede con todos los medicamentos. Por ejemplo, hay pacientes alérgicos al huevo que presentan alergias a la vacuna triple viral que se aplica en la infancia, la mayoría leves, sin que esto sea un impedimento para su vacunación. Es mucho más riesgosa la enfermedad”.
— ¿Por qué aparecen "más de las esperadas" en este caso?
“Si bien las reacciones alérgicas graves que se han observado en la fase de aplicación masiva en diferentes países se describen como más frecuentes que con otras vacunas, siguen siendo raras y, son objeto de investigación por las autoridades reguladoras y sanitarias.
Actualmente, se está evaluando cuál de los componentes podría ser el responsable de estos cuadros alérgicos anafilácticos, dado que, de acuerdo con los científicos de los equipos de investigación, los componentes de las vacunas son inertes, se usan con medicamentos en el mercado y han mostrado ser seguros. Algunos han mencionado que podría ser el polietilenglicol (PEG) que se usa en algunos laxantes, otros que son las partículas lipídicas, sin que sea algo conclusivo”.
— ¿Hay que preocuparse por dichas alergias?
“No debemos preocuparnos por estas reacciones alérgicas anafilácticas, las cuales son raras. Lo observado a la fecha permite tomar precauciones para evitar que se den, por lo cual las autoridades reguladoras como la FDA de los Estados Unidos, han decidido advertir a la comunidad sobre las mismas. Estas advertencias incluyen a los prestadores de los servicios de salud a cargo de la vacunación, para que tomen las medidas preventivas y estén preparados para la atención de un cuadro anafiláctico y, a los pacientes, que deben informar sobre alergias y no vacunarse en caso de tener antecedentes de reacciones graves.
Es más riesgoso no estar vacunado, si tenemos en cuenta que a la fecha en el mundo hay más de 86 millones de personas con infección confirmada y más de 1.8 millones de muertes por la enfermedad, sin contar el subregistro de algunos países. Si en Colombia no se logra que el 70% de la población esté inmunizada, será complicado llegar a la inmunidad de rebaño. A nivel global no lograr coberturas adecuadas hace que sea muy complejo controlar la pandemia, pueden seguir apareciendo nuevas cepas cada vez más agresivas y que se transmiten más fácilmente, con el riesgo que no sean cubiertas con las vacunas actuales. Por esto, es un deber vacunarnos”.

John González
Inmunólogo, profesor titular de la facultad de Medicina de la Universidad de los Andes y coordinador del laboratorio de Ciencias Básicas Médicas
— ¿Cuál es la diferencia entre una reacción alérgica y un efecto adverso o secundario?
“Una alergia es una reacción que no ocurre en todas las personas, es una reacción específica, mediada por ciertos intermediarios inmunes como el polen. Entonces las personas que van a hacer una reacción alérgica van a ser previamente expuestas al alérgeno. Eso quiere decir que en el caso de una vacuna, por ejemplo, la vacuna estuvo expuesta previamente a algún componente de la vacuna.
Un ejemplo de lo que se puede presentar en vacunas es que algunas vacunas, los virus que se usan posteriormente en la vacuna, pueden crecer en huevos embrionados. Al hacer la vacuna, algunas proteínas del huevo pueden quedar en la vacuna y al ser inmunizados, pueden desarrollar alergia aquellos que tengan alergia a los componentes del huevo. Previamente han estado expuestos y pueden desarrollar esa reacción que conocemos como alergia y se puede presentar como reacciones en la piel, reacciones gastrointestinales y sobre todo en la vía aérea”.
— ¿Es normal que existan reacciones alérgicas a las vacunas en general?
“Sí se puede presentar, por los componentes con los que se haya hecho la vacuna. Ahora, es muy raro que se presenten a la vacuna per se, pero para que haya alergia tiene que haber un antecedente genético muy importante, las alergias se agrupan en familias, o sea la persona tiene el antecedente de alergia que nosotros, desde el punto de vista médico llamamos atopia, y además de eso tuvo que ser expuesta previamente al alérgeno. En el caso de las reacciones que se están presentando ahora, sobre todo para las que se han inscrito para la vacuna de Pfizer y la de Moderna, no es tanto al componente de la vacuna que es el ARN mensajero, sino a los lípidos que componen las nanopartículas que componen la vacuna, y a estos elementos probablemente sí hemos estados expuestos o algunos similares, pero la persona tiene que tener antecedente genético de alergia para que le de. ¿A qué personas les ha dado alergia? A las personas, por ejemplo los casos de reacciones fuertes, en personal de la salud en Inglaterra o en Estados Unidos, fueron personas que ya tenían antecedentes de alergia”.
— ¿Eso quiere decir que una persona no podría mostrar por primera vez una alergia por un componente de la vacuna, al que no ha estado expuesto en el pasado?
“Claro, esa es la definición, tiene que haber una sensibilización previa al alérgeno”.
— ¿Qué pasa si una persona recibe la vacuna y presenta una reacción alérgica?
“En los casos de vacunación que se están realizando alrededor del mundo es una reacción alérgica aguda que se llama anafilaxia, que se presenta minutos después de haber puesto la vacuna. Es como si por ejemplo la persona que es alérgica a los mariscos va a un sitio y tiene contacto con mariscos, tiene reacción inmediata. Es una reacción que puede ser amenazante de la vida porque puede haber un cierre de la vía respiratoria. Entonces, lo que se hace en los centros de vacunación es que la persona, una vez vacunada, no se va a vacunar inmediatamente, sino que va a esperar entre 15 y 20 minutos en el sitio de vacunación. Lo mismo se hace en Colombia.
Lo que se hace, desde el punto de vista médico, es que hay tratamientos para el caso de esta condición amenazante, se pueden poner medicamentos para bloquear. En otros casos se pueden presentar otras reacciones alérgicas menos amenazantes y que pueden aparecer entre las siguientes 24 o 48 horas, para las cuales también existir algún tipo de tratamiento”.
— -¿Quienes sean alérgicos pero no hayan presentado anafilaxia, pueden ponerse la vacuna de Pfizer?
“Por ahora las indicaciones son solo para personas con anafilaxia y alergias severas, lo que indica que las personas con alergias menores sí podrían usarla.
Igual recordar que habrá otras vacunas disponibles, como la de Janssen y la de AstraZeneca que tiene otros componentes diferentes”.
— ¿Cuándo se podrá especificar esa recomendación con la anafilaxia?
“Las alergias son comunes, pero hablamos de reacciones como rinitis alérgica o asma o reacciones alérgicas dermatológicas que en ocasiones pueden no ser graves. Pero los específicos son muy difíciles de conocer, probablemente se avance rápido, pero no se va a poder definir el alérgeno específico en los próximos años, sobre todo porque los casos no van a ser tantos como para poder hacer grandes estudios y digamos en este momento la investigación está concentrada en resolver un problema fundamental que es una vacunación más pasiva. Puede que en un futuro se conozca, se están estudiando nuevos componentes que acompañen a la vacuna, la vacuna no va sola, va acompañada de una molécula que la protege y le permite una entrega más continua, en este caso, la que está dando alergia. Ya las compañías están buscando otras nanopartículas lipídicas que no den este tipo de reacción, pero en este caso ya tenemos una primera advertencia. Esto se va a presentar, las vacunas son medicamentos biológicos y pueden presentar reacciones alérgicas. Habrá un porcentaje de la población que las tenga, pero la mayoría no”.
— ¿Las personas deben preocuparse por las noticias de reacciones alérgicas?
“Yo creo que no hay otra alternativa que vacunarse. Yo creo que es la única forma de disminuir el número de casos, la seguridad de las infecciones y proteger a las personas susceptibles. De todas maneras, cualquier tipo de reacción desde el punto de vista mediático, hace que se ponga la luz sobre eso, como ha pasado en el mundo. Sin embargo, el número de reacciones son menores, comparado con el número de personas ya vacunadas o como el caso de la persona que se infartó, pero no era una persona que se iba a infartar durante el proceso, era alguien con antecedentes cardíacos y en el proceso de vacunación una persona puede tener otra enfermedad o se puede enfermar, entonces eso, desde el punto de vista mediático y de las redes sociales asusta mucho a la gente y lo toman como la evidencia. Sin embargo, este tipo se aclara con el tiempo. Imagine la cantidad de personas que han sido vacunadas en el mundo y el número va a aumentar, entonces se va a hacer una experiencia con respecto al tema. De nuevo, como decíamos al principio, es un medicamento biológico, claramente pueden ocurrir algunas reacciones y efectos adversos no esperados, pero que se van a aclarar con el tiempo”.
— ¿Qué le dice a quienes nos leen, que reciben tanta información y noticias falsas, sobre la vacuna?
“Yo creo que las vacunas son de las medidas más importantes de salud pública en el mundo, yo no puedo concebir un mundo sin vacunación para todas las enfermedades que hay, que tenemos vacunas, que cada vez existen más y especialmente esta que ha representado un reto para la humanidad y para la ciencia. Las vacunas, es claro que estas son vacunas para uso de emergencia y así se han aprobado en todo el mundo. No significa que estas ya son de uso amplio y que están ampliamente aceptadas, sino que se necesitan para controlar la enfermedad, que de verdad ha sido muy complicada para la humanidad. Pero los estudios se hacen bajo estándares muy estrictos, el estudio de seguridad y de inmunogenicidad y toxicidad como lo llamamos, esto sí se tiene que ir controlando a largo plazo. Yo creo que las personas no deberían tener un temor, por lo menos no hay un fundamento para eso para ser vacunados, sobre todo que ahora empiezan a aparecer vacunas con componentes muy similares o formas de producción similares a las vacunas que hemos utilizado toda la vida y estoy hablando, por ejemplo, de cuando aparezca la vacuna de proteína recombinante o la de virus muerto que es la de Sinovax, ya siendo aplicada en otros países, entonces digamos que en un futuro vamos a tener una oferta de vacunas que va a permitir tener una tranquilidad. Infortunadamente al principio no se puede seleccionar, hay que ponerse la vacuna que llegue, la vacuna probablemente no tenga ningún inconveniente, pero estoy hablando en un futuro para las personas que no tengan esa seguridad.
Con respecto a las noticias, hay que seguir información verificada y certificada, que la gente pueda entender de forma muy clara que las vacunas van a ser un beneficio para todos y no solo para las personas susceptibles, sino para todo el mundo, porque cuando nos vacunamos lo que tratamos de hacer es proteger a los demás e inclusive, cuando nos vacunamos, vamos a proteger a las personas que no se hayan vacunado”.


¿En dónde han ocurrido las reacciones?
-
El 8 de diciembre del año pasado, dos trabajadores de la salud tuvieron una reacción anafilactoide o pseudo-anafiláctica (es decir, que tiene síntomas similares a la reacción anafiláctica pero menos severos) luego de haberles aplicado la vacuna de Pfizer/BioNTech contra el coronavirus. Debido al evento, las autoridades sanitarias inglesas dijeron que las personas con un historial significativo de reacciones alérgicas no deben ser vacunadas.
-
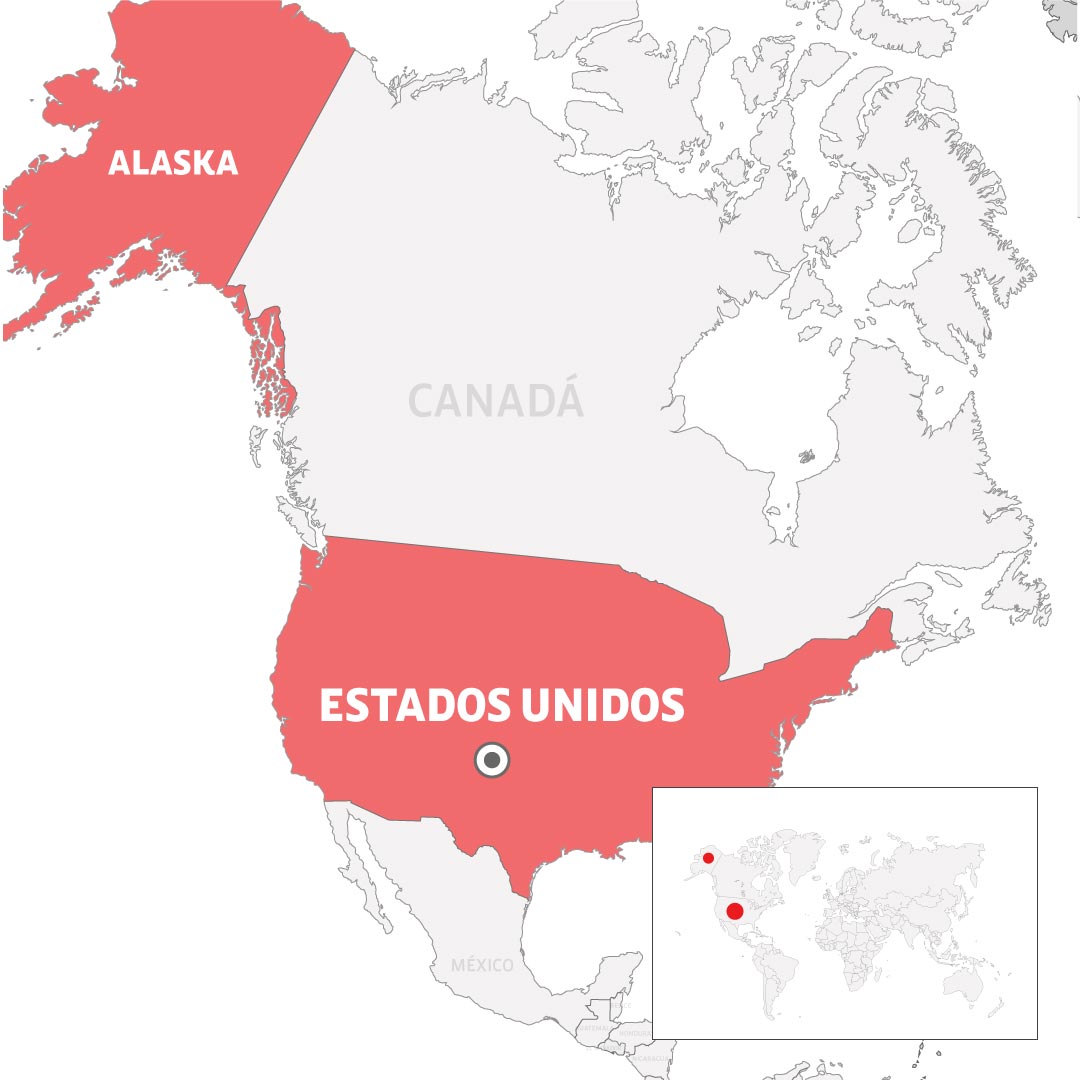
Un día después de comenzar la vacunación masiva en Estados Unidos, el martes 15 de diciembre pasado, una trabajadora sanitaria del Estado de Alaska sufrió una reacción anafiláctica 10 minutos después de haberse aplicado la vacuna desarrollada por Pfizer/BioNTech. Fue el primer caso registrado en Estados Unidos. Al día siguiente, otro trabajador desarrolló hinchazón en los ojos, aturdimiento y picazón en la garganta, 10 minutos después de la inyección.
-
El 24 de diciembre el oncólogo geriátrico del Boston Medical Center, Hossein Sadrzadeh, tuvo una reacción anafiláctica después de inocularse. Fue el primer caso de este tipo registrado para la vacuna de Moderna.
-
Con corte a 31 de diciembre, en este país, de las más de 2,1 millones de personas vacunadas solo 11 han tenido reacciones alérgicas graves.
-
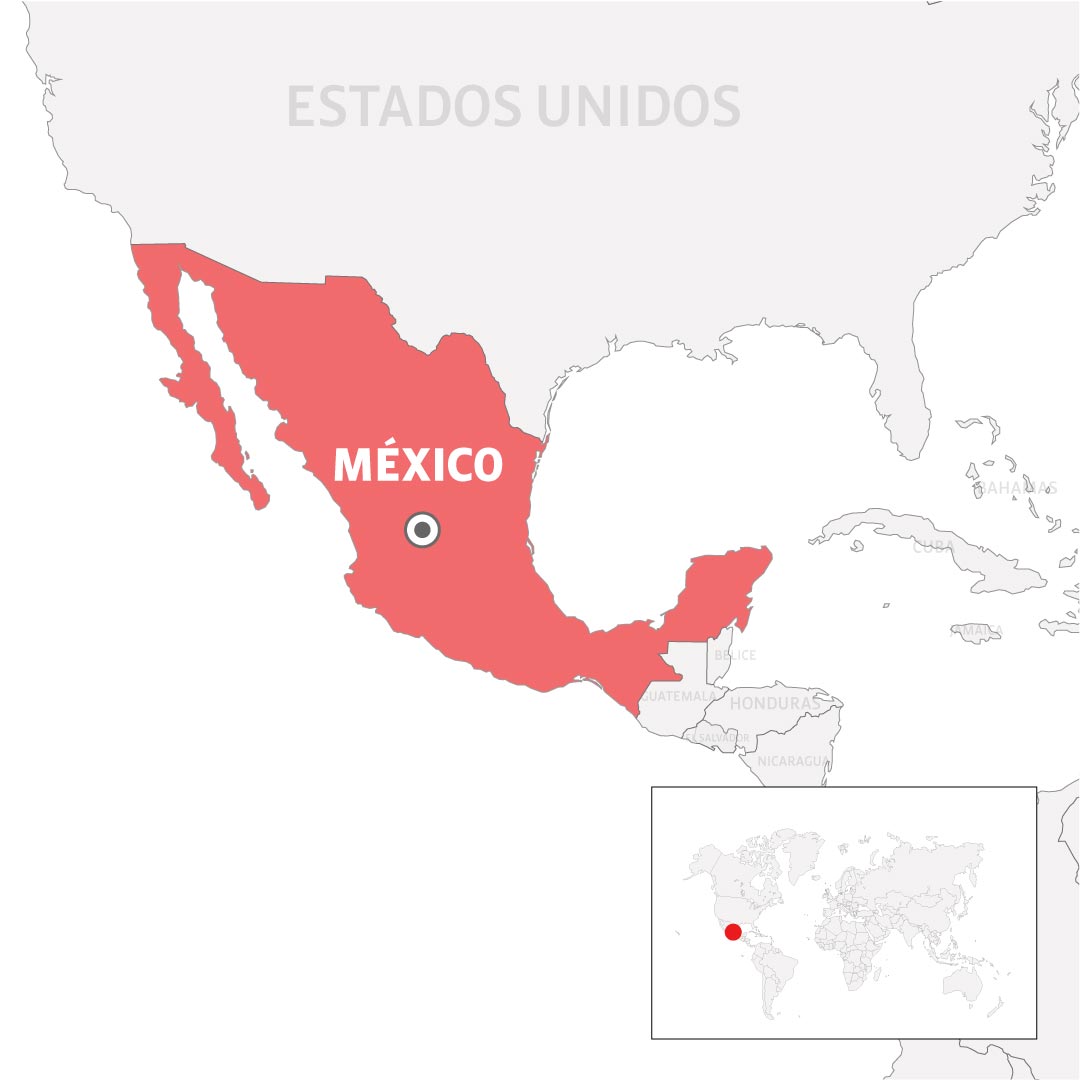
Karla Cecilia Pérez Osorio, médica internista de Monclova, Coahuila, presentó convulsiones y tuvo que ser hospitalizada 12 horas después de recibir la vacuna de Pfizer/BioNTech, el pasado 30 de diciembre.
-
De acuerdo con el Centro Nacional de Programas Preventivos y Control de Enfermedades (Cenaprece), en México se han reportado alrededor de 110 reacciones alérgicas a la vacuna de Pfizer. El 80% han sido leves y cinco casos requirieron pocas horas hospitalización.
-
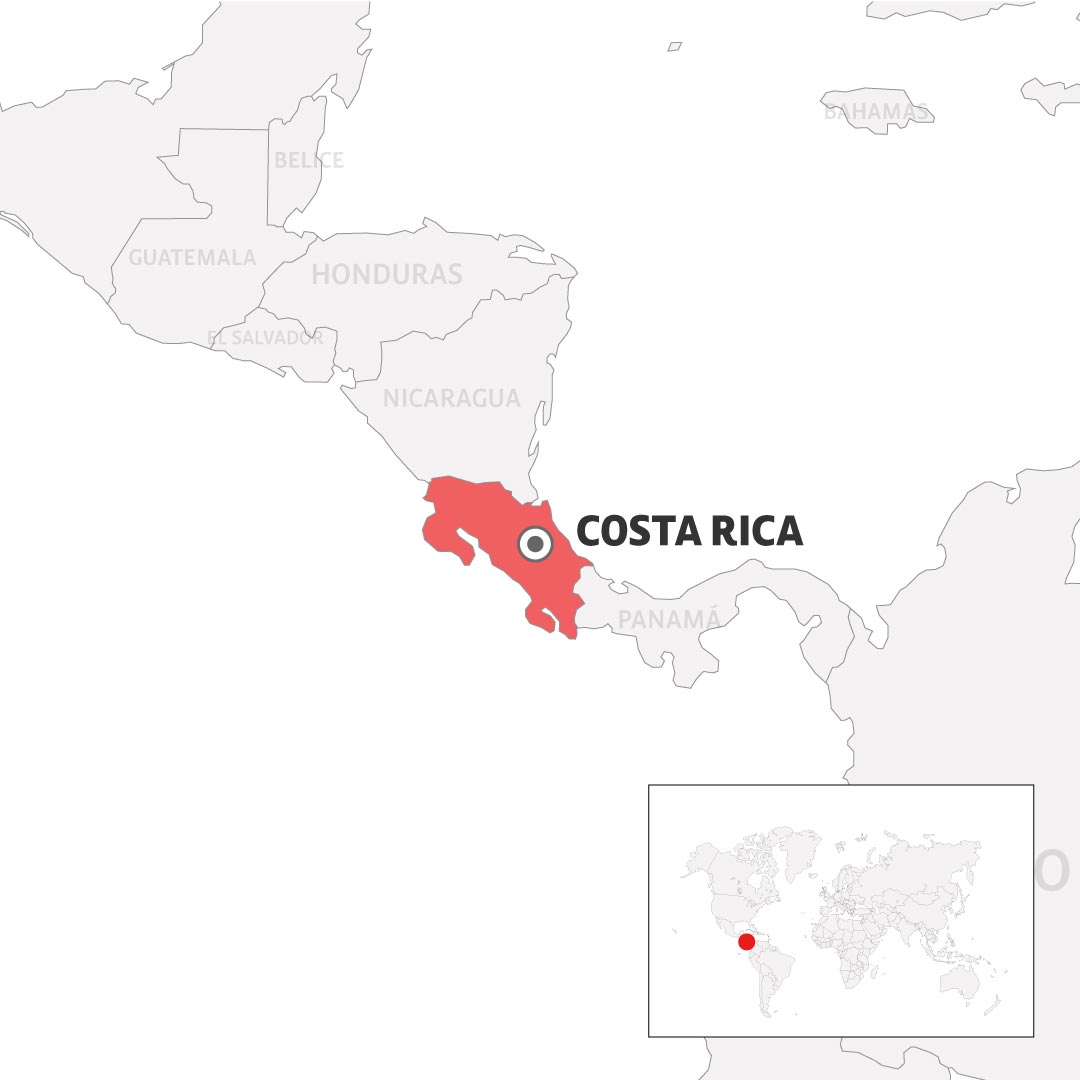
En los últimos días, en San José, una trabajadora del Hospital Nacional de Niños presentó dolor de cabeza y alergia con erupción en la piel. Otra funcionaria del área de salud del Carmen Montes de Oca, presentó una reacción alérgica leve.
-
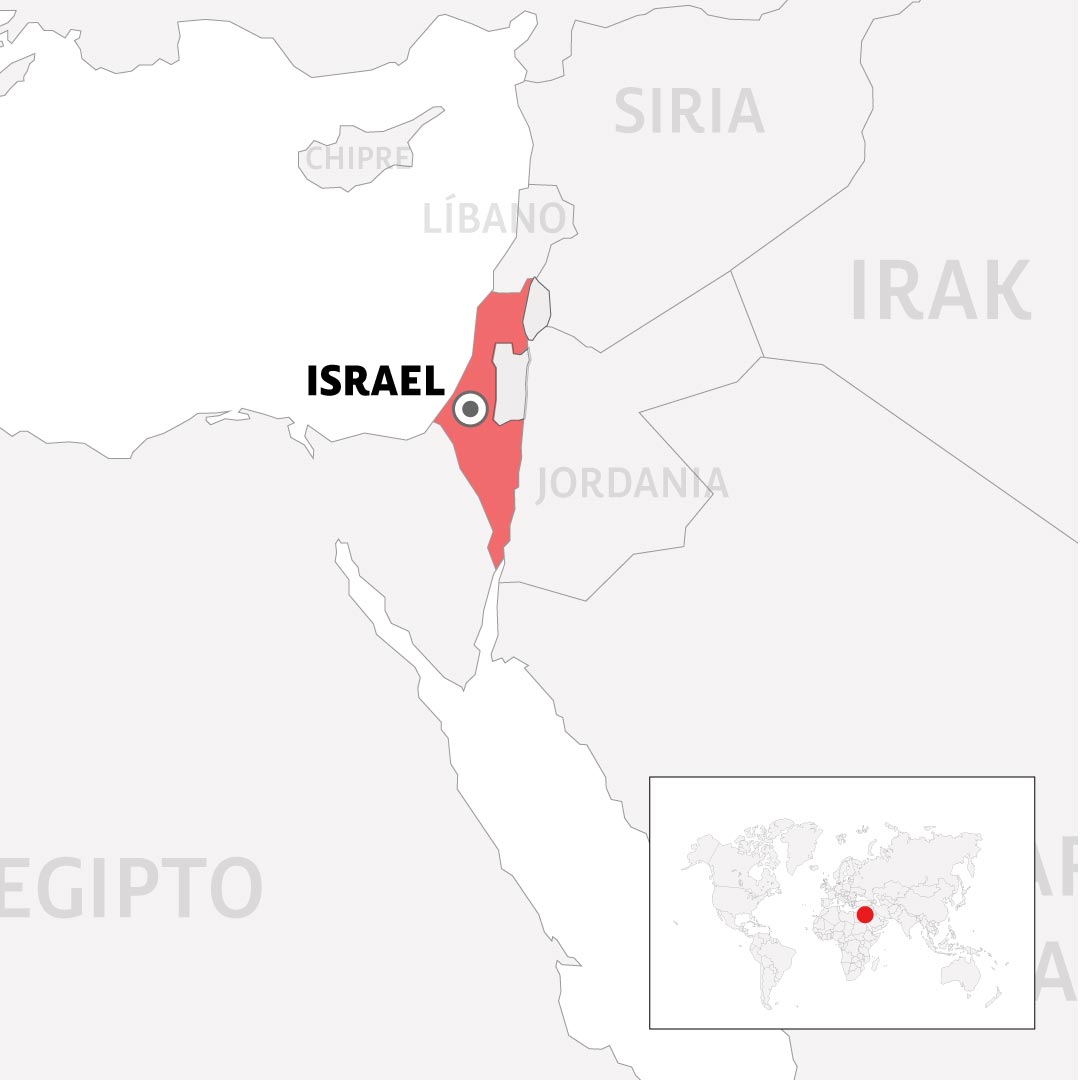
El 28 de diciembre, un hombre de 49 años fue internado en un centro médico de emergencia de Jerusalén por un shock anafiláctico severo, una hora después de recibir la vacuna de Pfizer. Él le contó al personal médico que era alérgico a la penicilina.

Algunas reacciones documentadas
Es importante aclarar la diferencia entre una reacción adversa y una reacción alérgica. Una reacción adversa es cualquier efecto no deseado y perjudicial después de que la persona recibe la dosis y algunas suelen ser predecibles, mientras que otras son inesperadas, y es ahí donde se incluye a las reacciones alérgicas, que solo componen una porción pequeña de las reacciones adversas, como lo explica la Sociedad Gallega de Alergología e Inmunología.
Las reacciones puede aparecer inmediatamente y los síntomas más comunes de alergia “son los relacionados con la piel, como el prurito, urticaria o angioedema; del aparato respiratorio, como obstrucción de las vías altas, congestión, tos o sibilancias; o del aparato circulatorio, como síncope, debilidad, alteración de la conciencia, palpitaciones, taquicardia o hipotensión”, enumeró el doctor Echeverría, de la Unidad de Alergia y Neumología Infantil del Hospital Universitario Severo Ochoa, de Leganés (Madrid), como lo citó la Asociación Española de Pediatría.
Algunas de las vacunas que más reacciones alérgicas suelen causar son la triple vírica, la de la fiebre amarilla, la de la rabia, entre otras. Por lo general, se trata de vacunas que tienen sustancias con alérgenos comunes.
Síntomas más comunes de alergia son los relacionados con la piel, como el prurito, urticaria o angioedema.
Síntomas del aparato respiratorio, como obstrucción de las vías altas, congestión, tos o sibilancias.

Síntomas del aparato circulatorio, como síncope, debilidad, alteración de la conciencia, palpitaciones, taquicardia o hipotensión.
Por su parte, el Colegio de Físicos de Filadelfia dice que, por ejemplo, existen vacunas como la de la influenza tipo b que genera relativamente pocos posibles efectos secundarios, frente a la de la viruela, conocida por tener muchos, aunque se aplica con poca frecuencia.
Los Centros para el Control y Prevención de Enfermedades dicen que los efectos de la primera se pueden describir sencillamente como el enrojecimiento, calor o hinchazón en el lugar de aplicación, algo que le ocurre hasta a uno de cada cuatro niños. A su vez, uno de cada diez presenta fiebre por encima de los 38 grados.
Por el contrario, los de la viruela tienen un rango más amplio. Los menos preocupantes y frecuentes, que van de leves a moderados, son las erupciones leves en la piel que duran de dos a cuatro días; la hinchazón y sensibilidad de los nodos linfáticos, que dura de dos a cuatro semanas después de que ha sanado la herida; fiebre mayor a los 38 grados, que la presenta entre el 15 % y el 20 % de los niños, y en menos de un 2 %, los adultos. También pueden aparecer ampollas secundarias en el resto del cuerpo (aproximadamente en 1 de cada 1.900).
Entre los efectos moderados a graves, está la posible pérdida de la visión por la propagación del virus de la vacuna al ojo, que puede ocasionar una infección grave o pérdida de la visión, por tocar el sitio de la vacuna y después otra parte del cuerpo; las erupciones en la piel por todo el cuerpo (en hasta 1 de cada 4.000); sarpullido alérgico como reacción a la vacuna que puede tomar varias formas; inflamación del cerebro, entre otras.
Alérgicos y la vacuna de Pfizer, recomendaciones
Allergy UK, organización benéfica de Reino Unido que da apoyo e información a las personas que viven con enfermedades alérgicas, explica lo que deben saber las personas alérgicas sobre la vacuna de Pfizer y BioNTech. No obstante, ratifica que la agencia reguladora de Gran Bretaña recomienda que, por ahora, cualquier persona con una historia de anafilaxia (reacción alérgica grave) hacia comida, vacunas o medicinas, no debería ponerse la vacuna del dúo estadounidense alemán.
Los pacientes que han presentado reacciones alérgicas leves ante la vacuna de la gripe y otras drogas, podrían ponérsela pues no está contraindicada en esos casos.
Además, las personas alérgicas a la penicilina y otros medicamentos, dice Allergy UK, sí podrían ponerse el biológico de Pfizer, a menos de que su alergia sea de anafilaxis. Por otra parte, los alérgicos al huevo podrían ponérsela, porque no contiene proteínas del alimento ni está contraindicada en alergias al huevo.
Algunas de las reacciones alérgicas más frecuentes aparecen con la presencia de ácaros, polen o los alérgenos de los animales (saliva o pelo), así como con las picadas de abejas, por lo cual Allergy UK hace la claridad de que, por lo menos hasta el momento, no existen contraindicaciones al respecto para ponerse la vacuna de Pfizer contra la covid-19.
Específicamente, la organización se refiere al polietilenglicol (PEG), que ha sido identificado como una de las posibles causas de las reacciones de algunas personas después de recibir el biológico de Pfizer, y explica que la alergia al ingrediente, presente en esta vacuna, es rara, pero puede ser grave.
No obstante, según Allergy UK, algunos pacientes alérgicos al PEG podrían recibir la vacuna bajo la supervisión de un alergólogo o inmunólogo experimentado en el manejo de ese tipo de alergia. Sin embargo, los pacientes con las formas más severas de alergia al PEG quizás deban esperar a otras vacunas que no contengan el componente.
Sumado a eso, dice el documento que el polisorbato 80 se encuentra en muchas vacunas y que se asemeja bastante al PEG, por lo que podría tener una reacción cruzada con este. Los pacientes alérgicos al ingrediente deberían discutir su alergia con un especialista antes de recibir la vacuna de Pfizer.

Para quienes tienen asma, la organización dice que no hay ningún riesgo en recibir la vacuna, pero sí es necesario trabajar en controlarla semanas antes de la vacunación contra el covid-19, así como con cualquier otra vacuna.
Si bien, como explicó Allergy UK, durante el proceso de manufactura de la vacuna de Pfizer se utiliza el antibiótico kanamicina, este no es detectable en el producto final. Así, un ciudadano que ha tenido reacciones ocasionadas por antibióticos en el pasado y ahora los evita por completo, no debería tener problema al ser inoculado.
Asimismo, la población alérgica a las medicinas que contienen gelatina pueden recibir el biológico de Pfizer. Además, aclara que la lista de ingredientes estará en el documento que todas las personas reciben una vez van a vacunarse, pero que en esta específicamente, no se usó dicho ingrediente.
Quienes son alérgicos al pescado pueden recibir la vacuna de Pfizer, porque si bien el escualeno, aceite altamente purificado proveniente del animal, se usa para ciertas vacunas, no es el caso de esta.
Allergy UK explica que es extremadamente raro que suceda anafilaxia con las vacunas en general, pero todas las personas que tienen alergias a la comida siempre deben cargar con dos inyecciones de adrenalina, en caso de presentar un episodio en cualquier lugar. No obstante, en caso de que ocurriera por primera vez tras la aplicación de la vacuna de Pfizer, la ONG asegura que siempre debe haber un protocolo para el manejo y un kit de anafilaxia que incluye adrenalina siempre disponible en cualquier lugar en donde se apliquen las vacunas.
De todas formas, la información recopilada por la ONG sobre el porcentaje de la población que ha presentado reacciones alérgicas severas a alguna vacuna demuestra que no es algo frecuente. En el Reino Unido, solo se presentó un caso de anafilaxia por millón de dosis de vacunas entre 1997 y 2003, sin ningún fallecimiento.
Los efectos secundarios más comunes como dolor localizado en el lugar de la inyección o síntomas similares a los de un resfriado pueden confundirse con alergias, pero no deberían ser una razón para evitar vacunarse.